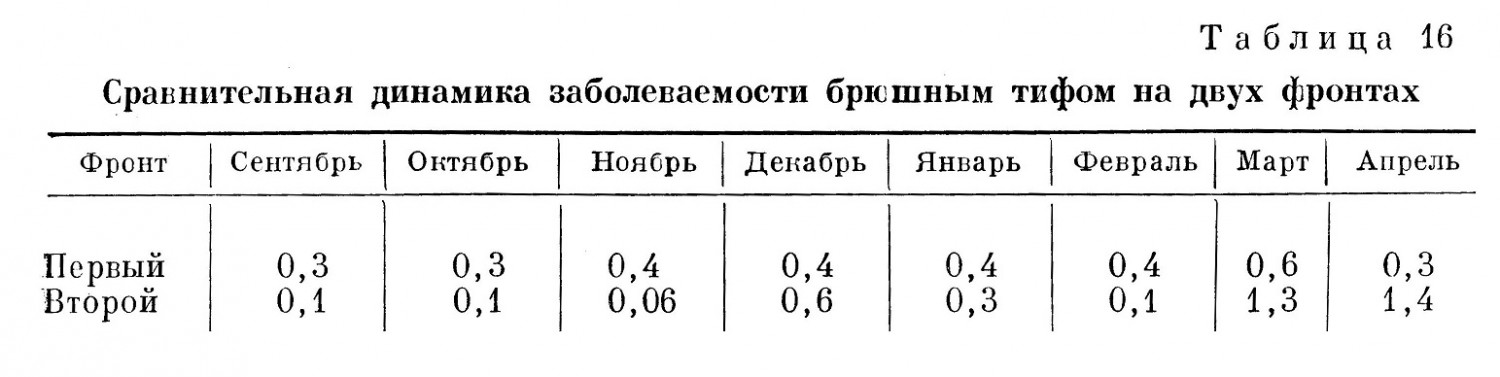
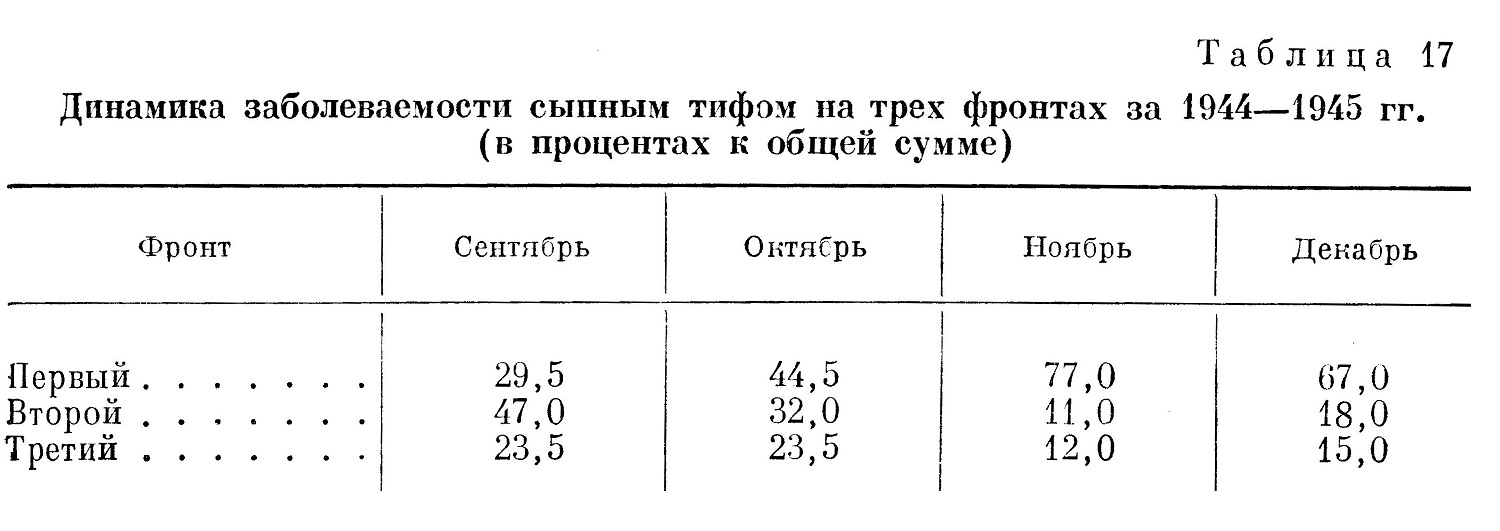
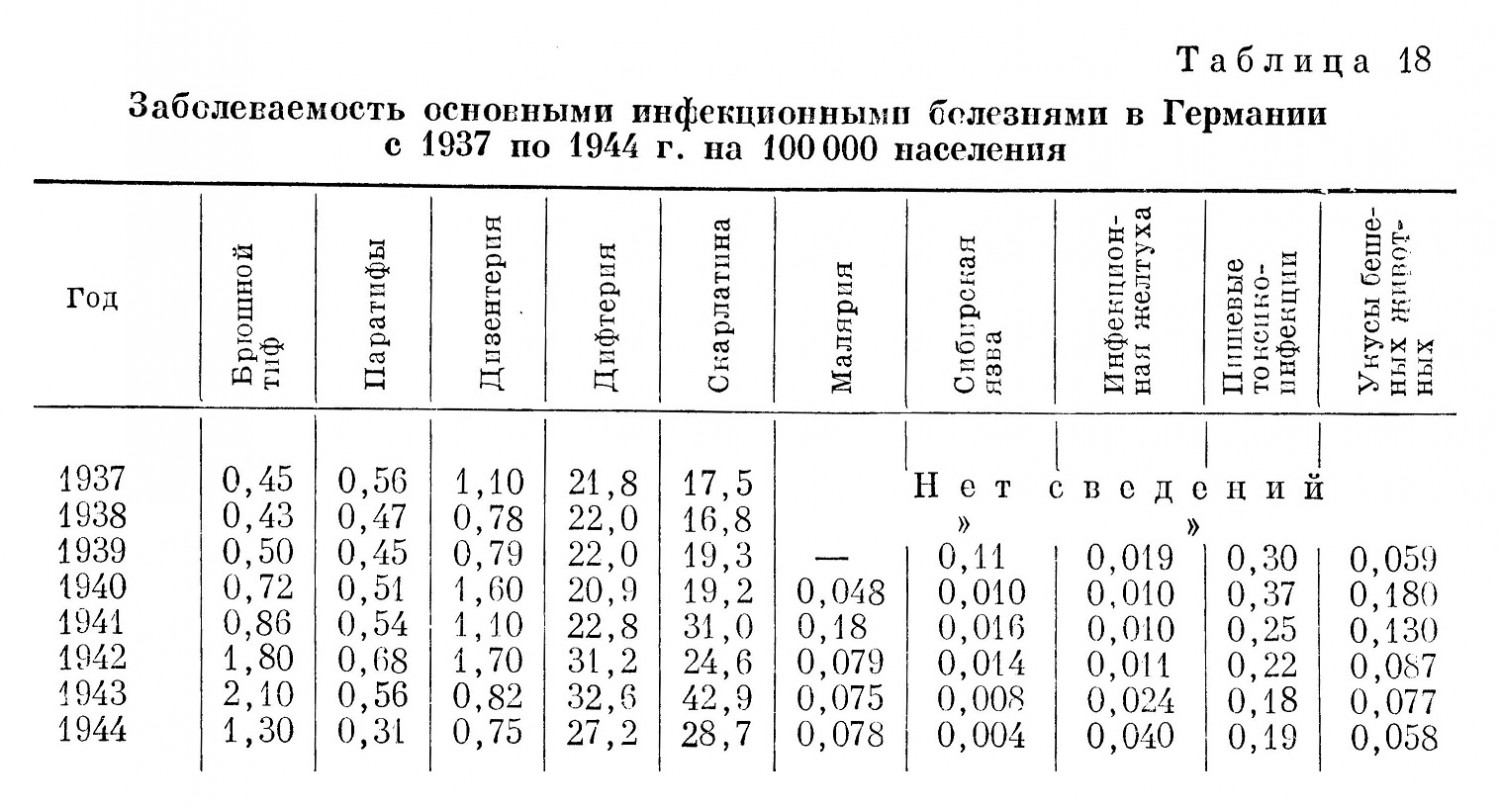
Эпидемические особенности в третьем периоде войны (Эпидемическая обстановка во время действий войск Советской Армии за рубежом) В июле — августе 1944 г. победоносные войска Советской Армии с боями перешли наши государственные границы и вступили на территории соседних стран. Блестящая операция в Белоруссии закончилась переходом нашими войсками в июле 1944 г. польской границы и освобождением части территории Польши от немецко-фашистской оккупации. В июле — августе 1944 г. войска украинских фронтов вышли на рубежи рек Сана и Вислы, освободив Западную Украину и часть Польши. В августе 1944 г. наши войска, разгромив немецко-румынские войска в районе Кишинев — Яссы, стремительным потоком ринулись в Румынию и, освободив от оккупации Молдавскую ССР, изгнали немецко-фашистские войска из Болгарии и оказали помощь Югославии. В октябре и ноябре 1944 г. Советские войска заняли Венгрию. В октябре же 1944 г. наши войска перешли через Карпатский хребет, освободили Закарпатскую Украину и протянули руку помощи Чехословацкой республике. В январе 1945 г. Советская Армия обрушила на врага небывалый по силе удар на всем фронте от Балтики до Карпат. Умелыми и быстрыми действиями Советская Армия отбросила врага далеко на запад. В результате этих действий к концу февраля 1945 г. была освобождена Польша, значительная часть Чехословакии, занят Будапешт, выведена из войны Венгрия, занята большая часть Восточной Пруссии и немецкой Силезии и в апреле 1945 г. Вена. Последний сокрушительный удар был нанесен объединенными силами 1-го и 2-го Белорусского и 1-го Украинского фронта в апреле 1945 г. с рубежа реки Одера. Он закончился окончательным разгромом немецких войск и занятием войсками нашей армии Мекленбургской, Бранденбургской провинций, Саксонии, Тюрингии, Померании и взятием Берлина. Война на западе была окончена. 8/V 1945 г. в Берлине представителями германского верховного командования был подписан акт о безоговорочной капитуляции германских вооруженных сил. Великая Отечественная война, которую вел советский народ против немецко-фашистских захватчиков, была победоносно завершена, фашистская Германия полностью разгромлена. Боевые действия Советской Армии в этом последнем периоде Великой Отечественной войны развертывались на широчайшем фронте — от берегов Балтики до южных границ Болгарии, в странах с различным климатом, различным рельефом местности, со своими особенностями быта населения и с особыми, подчас удивительными для советского человека порядками в быту, в общественной и политической жизни. Солдатам старших возрастов все это напоминало те порядки, с которыми советский народ окончательно покончил уже 30 лет назад. Нищета и бесправие основной массы городского и сельского населения, широко распространенная неграмотность, открыто, свободно существующая проституция, широкое распространение венерических заболеваний, туберкулеза, детских инфекций, безработица и т. д. — все это мирно существовало в соседстве с роскошью и пресыщением небольших кучек дельцов и многочисленных спекулянтов. Существовавшие общественные отношения в странах, где действовали наши войска, определяли и характер медицинского обслуживания населения, а отсюда, в частности, и его эпидемическое состояние. Платность лечения в государственных и общественных больницах, высокая стоимость лечения и широкое развитие частной врачебной практики делали медицинскую помощь мало доступной для основной массы населения. Наряду с этим, природные особенности отдельных стран обусловливали наличие здесь таких инфекций, которые для наших войск во всяком случае были редкостью: к ним могут быть отнесены широко распространенные в странах Западной Европы дифтерия и скарлатина, эпидемический цереброспинальный менингит и полиомиэлит, клещевой сыпной тиф на Балканах, возвратный тиф, широко распространенная малярия, так называемые эпидемические гепатиты, лихорадка паппатачи, охватывающая местами поголовно все местное население; наконец, сибирская язва среди животных и людей и значительно распространенное бешенство. Весьма большое неблагополучие было обнаружено также в отношении брюшного тифа и дизентерии особенно в Германии и Польше. Естественно, что эти эпидемические условия могли отразиться на благополучии наших войск. Кроме того, эпидемическая обстановка в этих странах местами резко осложнялась в связи с огромной миграцией населения, роспуском большого количества людей, содержавшихся в разнообразных лагерях самого различного назначения: лагери военнопленных, лагери населения, угнанного в рабство, «трудовые» лагери, лагери смерти, где уничтожались сотни тысяч людей всех национальностей; специальные лагери, где над заключенными производились различные «научные» опыты, и т. д. Как правило, все эти лагери были рассадниками многих инфекций: сыпного и брюшного тифа, дизентерии, детских инфекций и туберкулеза. Большое значение имело также разрушение многих городов, разрушение водопровода, канализации и других коммунальных сооружений и разорение большой массы населения. Ниже приводятся краткие справки об эпидемическом состоянии ряда основных стран, где пришлось действовать нашим войскам. Эти справки дают представление о той обстановке, которую встретили советские войска. Попутно будет дана характеристика эпидемического состояния отдельных групп наших войск, действовавших на территории той или иной страны. Польша Из особенностей организации здравоохранения белопанской Польши в годы, предшествовавшие оккупации страны немецкими фашистами (1939), и в годы оккупации следует отметить главнейшие: а) ограниченное участие государства в здравоохранении населения; б) более значительное участие в этом деле местных самоуправлений и различных организаций (больничные кассы, общество Красного Креста); в) преобладающее сосредоточение врачебных кадров и больничных коек в городах; г) платность всех видов медицинской помощи и платность предохранительных прививок; д) широкое развитие и преобладание частной врачебной практики над общественной и государственной медицинской помощью населению. Объем расходов на дело здравоохранения выражался мизерными суммами. Так, по данным Виленского университета, перед оккупацией немецкими войсками расход на здравоохранение в крупных городах составлял до 10 злотых на человека; в уездах этот расход выражался средней суммой в 30 грошей на человека, колеблясь по отдельным уездам от 4 до 54 грошей. Немецкие оккупанты уничтожили значительное количество врачей, парализовали деятельность Красного Креста и больничных касс, уничтожили большое количество больниц, разграбив их имущество. В период оккупации медицинская помощь, даже платная, стала вообще малодоступной, особенно в сельских местностях. В предвоенные годы инфекционные эпидемические заболевания были довольно широко распространены на территории Польши. Сведения о распространении эпидемических заболеваний в годы войны на территории Польши весьма недостаточны. Это объясняется отсутствием организованной статистики в условиях зверского режима немецкой оккупации Польши. Например, по данным местных врачей, на территории Люблинского воеводства за годы оккупации переболело сыпным тифом до 35,0% местного польского и до 65,0% еврейского населения. Этому способствовало глубокое обнищание населения, беспрерывное преследование, массовые насильственные переселения поляков из западных районов Польши в восточные, сопровождавшиеся ограблениями и убийствами. В период боев на территории Польши в 1944 и 1945 гг. наши войска столкнулись с рядом крупных очагов инфекционных заболеваний. Так, например, весной 1945 г. в период штурма Данцига и порта Гдыни войска наших армий обнаружили в районе этих городов огромное количество гражданских лиц разных национальностей, рассеявшихся крупными группами по ближайшим населенным пунктам. Эти люди разбежались из лагеря в районе Штутхоф, где число заключенных достигало 40000 человек. Истощенные до последней возможности, полураздетые, сильно завшивевшие люди из этого лагеря разбрелись на большие расстояния, распространяя всюду, куда они приходили, заболевания сыпным и брюшным тифом. Медицинской службе наших войск потребовалось немало усилий для того, чтобы собрать этих людей, накормить их и организовать их лечение. Одновременно в ряде освобожденных районов Польши (Померания, Познанское воеводство) были обнаружены крупные очаги брюшного тифа среди населения (районы Польской Силезии, Померании, Познанского и Варшавского воеводств, Лодзи и др.). Нашим войскам пришлось в то время снова выделять медицинский персонал и необходимое имущество для ликвидации этих очагов, так как их размеры начали угрожать благополучию войск. Значительная вспышка брюшного тифа среди немецкого населения обнаружилась в этот период также при вступлении наших войск в Восточную Пруссию. Описанные эпидемиологические условия нашли некоторое отражение и на состоянии советских войск, действовавших в районах Польши и Восточной Пруссии. В табл. 15 показана сравнительная динамика заболеваемости брюшным тифом в этот период в войсках, действовавших на указанных выше территориях (за единицу принята условная величина). При анализе причин этих заболеваний необходимо отметить отсутствие очаговости заболеваний брюшным тифом в войсках при наличии крупных очагов заболевания среди местного населения (Люблинское воеводство, Нейштеттин в Померании, Силезия, Познанское воеводство, Восточная Пруссия). При значительной сложности окружающей эпидемической обстановки заболевания в войсках были рассеянными и в целом немногочисленными. Около 30,0% заболевших военнослужащих оказались лицами, призванными в войска после освобождения из лагерей военнопленных или от подневольного труда на немецких предприятиях и в сельском хозяйстве. Как известно, немецкие лагери для военнопленных были рассадниками инфекционных заболеваний. Больные среди призванных в армию обнаруживались в первые дни после прибытия их в части войск Что касается остальных заболеваний, то их возникновение связано с контактом отдельных солдат и офицеров в период наступательных боев с очагами брюшного тифа среди населения. Особенное значение имело неорганизованное пользование местными пищевыми продуктами (молоко), приобретавшимися у населения. В числе мер, которые, несомненно, сыграли свою положительную роль для войск, находившихся в тяжелом эпидемическом окружении, и предотвратили возможную вспышку заболеваний брюшным тифом, необходимо отметить поголовно проведенные ранее обычного срока предохранительные прививки (ревакцинация). В предвидении широких наступательных операций на неблагополучной по брюшному тифу территории осенью 1944 г. всем войскам были произведены прививки поливакциной НИИСИ. Лица, призывавшиеся в войска после освобождения из немецкого плена, также немедленно подвергались прививкам главным образом брюшно-паратифозной тривакциной (троекратно). Эта мера полностью себя оправдала. На всех действовавших фронтах заболевания брюшным тифом не дали большого роста, хотя войска всех этих фронтов действовали в условиях более или менее интенсивных и беспрепятственно развивавшихся эпидемий среди населения. Естественно, что для профилактики заболеваний имели большое значение и те общие гигиенические и санитарные меры, которые систематически проводились в войсках. Вспышка заболеваний сыпным тифом среди беженцев из лагеря Штутхоф (февраль — март 1945 г.) нашла отражение в состоянии наших войск (табл. 16; за единицу принята условная величина). Румыния Румыния к моменту вступления в нее наших войск в августе 1944 г. имела 16,5 млн. человек населения; 86,0% населения составляли румыны, 14,0% — немцы, венгры, сербы, болгары, украинцы, русские, турки, татары. Средняя плотность населения — 68 человек на 1 км2. Основная масса населения проживала в долинах рек, где плотность его достигала 100 — 160 человек на 1 км2. Горные области менее населены. Плотность населения здесь колебалась от 5 до 25 человек на 1 км2. Наибольшую часть площади Румынии составляют низменности, прилегающие к Дунаю. Эти низменности местами сильно заболочены, имеется много озер. Наиболее заболоченными являются районы населенных пунктов Чернавода, Бриэла, Галац, Тульчин, Сулин. Основная масса населения жила в тяжелых экономических условиях. Бедность, скученность, недостаток одежды, низкий уровень гигиены в быту, почти полное отсутствие бань создавали благоприятную обстановку для развития различных инфекций и в первую очередь паразитарных тифов. Эпидемическое состояние Румынии издавна не было благополучным. Низкий уровень экономики, бедность, безжалостная эксплуатация населения небольшой кучкой помещиков, низкий уровень здравоохранения способствовали поддержанию среди населения эпидемических заболеваний, уровень которых в годы войны вырос, особенно по паразитарным тифам. Наряду с паразитарными тифами, имелась и значительная заболеваемость кишечными инфекциями. Обращают также внимание высокие цифры заболеваемости людей сибирской язвой, что связано с широким распространением этой инфекции среди местного скота и низким уровнем ветеринарного надзора. За период с 1931 по 1940 г. заболеваемость людей сибирской язвой в Румынии колебалась от 0,5 до 1,6 на 10000 населения при летальности 5,1 — 8,7%. В период с 1941 по 1945 г. заболеваемость была равна 0,2 — 0,5 на 10000 населения при летальности 5,4 — 9,4%. Наличие столь значительного числа заболеваний сибирской язвой и людей, и животных представляло реальную угрозу нашим войскам. Это и побудило военно-медицинскую службу Советской Армии в период подготовки к наступательным операциям в Румынии провести в июле — августе 1944 г. прививки против сибирской язвы личному составу ряда соединений, особенно кавалерийских. Для прививок была использована новая вакцина, разработанная к этому времени. Среди привитых заболеваний не наблюдалось. Следует попутно заметить, что, несмотря на значительное распространение ряда инфекций и длительное существование эпидемических очагов таких заболеваний, как сыпной тиф, брюшной тиф, метод массовых прививок против них в Румынии не практиковался. Против сыпного тифа прививки населению не делались вообще, а прививки против брюшного тифа производились в весьма скромных размерах. Прививки против натуральной оспы были обязательными. Малярия была более всего распространена в уездах: Тутова, Фалчиу, Влашеа, Текучь, Телеорман, Тульча, Рымникул-Серат, Констанца, Ковурли. Медикаментозная профилактика малярии применялась в весьма ограниченном размере и в наиболее злостных очагах малярии. Известную роль в широком распространении заболеваний малярией сыграло значительное расширение сеяния риса во многих уездах Румынии в период войны. Необходимо также особо отметить исключительно широкое распространение во всех районах, прилегающих к долине Дуная, лихорадки паппатачи. Заболевание это не подлежало учету и регистрации, хотя оно поражало ежегодно десятки тысяч людей. Заболевания начинались обычно в конце апреля и достигали максимума в июле — сентябре. Ввиду того что на территории Румынии, Болгарии и Венгрии действовали одни и те же войска, мы считаем целесообразным предварительно дать краткую эпидемиологическую характеристику этих стран с тем, чтобы затем рассмотреть влияние этой обстановки на эпидемическое состояние войск этих фронтов. Болгария По .данным, относящимся к 1939 г., население Болгарин составляло б млн. человек. В 1942 г. эта цифра достигла 8286186 человек за счет присоединенных к Болгарии областей Югославии и Македонии. 78,6% населения проживало в селах и 21,4% — в городах. Болгары составляли 87,0% всего населения, турки — 10,0%, остальные 3,0% — евреи, армяне, греки, цыгане. Средняя плотность населения - 61 человек на 1 км2. Эпидемическое состояние Болгарин за годы войны и хозяйничанья фашистов было все время неустойчивым и напряженным. Заболеваемость паразитарными тифами увеличилась к 1963 г. почти в десять раз. Кишечные инфекции: брюшной тиф и дизентерия также имели распространение. Имеющиеся официальные цифры заболеваемости не отвечали действительному положению вещей, так как врачебная сеть была недостаточной, например, инфекционная больница имелась только в Софии. Исключительно широкого распространения в годы войны в Болгарии достигла малярия. По самым осторожным подсчетам ею было поражено не менее 25.0% всего населения и 18,0% всех населенных мест. В местах, особенно неблагополучных, по малярии, пораженность ею населения достигала 50,0% и выше. Особенно злостные очаги малярии находились в северной Болгарии в долине Дуная. Районы Видин, Лом, Святцев, Русс являлись наиболее неблагополучными по малярии. На юге малярия была сильно распространена в районах: Петричевский — по течению реки Струмешница и в долине реки Струма. На востоке наиболее поражено было побережье Черного моря (район Бургас) и долина реки Тундта (район Ямбол). Исключительного распространения, так же как и в Румынии, достигала лихорадка паппатачи, количество заболеваний которой не поддавалось учету. Наиболее неблагополучными в этом отношении были районы Бургас, Пловдив, Плевей. Таково в общих чертах было эпидемическое состояние территории Болгарии в период вступления войск Советской армии. Наибольшую опасность для них здесь представляла малярия. Венгрия К началу войны 1941 — 1945 гг. население Венгрии достигало 15 млн. человек со средней плотностью 95 человек на 1 км2; 92,0% из них составляли мадьяры, более 6,0%, — немцы, остальные — хорваты, сербы, румыны. Территория страны представляет преимущественно низменность, ограничиваемую по правому берегу Дуная Средне-Венгерскими горами и озером Балатон. На восток от Дуная и его притока реки Тиссы простирается низменность. Средняя годовая температура января на уровне Будапешта равна —1.2°. Средняя температура июля здесь же +21,7°. Эпидемическое состояние территории Венгрии в предвоенный период (с 1934 г.) и в годы войны характеризуется повышенным распространением инфекционных болезней. В годы войны среди населения Венгрии резко возросло число заболеваний сыпным тифом, скарлатиной, полиомиэлитом и особенно цереброспинальным менингитом и малярией. Следует учесть при этом, что цифры, относящиеся к 1944 г., являются далеко не полными вследствие нарушения системы учета заболеваний. Обращают внимание также высокие цифры заболеваемости брюшным тифом и сибирской язвой. Наиболее пораженными сыпным тифом в течение многих лет были северные и северо-восточные районы Венгрии. Так, в период 1943 — 1944 гг. 62,76% всех заболеваний сыпным тифом было зарегистрировано в так называемой Карпатии — области, которая сейчас составляет Закарпатскую Украину, с городами Ужгородом и Мукачевым. На втором месте по заболеваемости сыпным тифом в период 1943 — 1944 гг. была область Есаки-Домбагивиден, лежащая к северу от среднего течения Тиссы и простирающаяся па запад до пункта Вац на Дунае е городами Мишкольц, Эгер. Здесь было зарегистрировано 1.4,14%, всех заболеваний. На третьем месте была область Тиссаптуль, лежащая к югу и востоку от Тиссы (Дебрецен) - 1,48% заболеваний. Далее следовали: Транснльвания 5.22%, Дунантуль (на запад от Дуная) — 2,55%, Кюшельфельд (на север от Дуная) — 2,1.0% и Дуна-Тисса (область, лежащая между течением рек Дуная и Тиссы) — 1,75%. Заболевания брюшным тифом имели широкое и повсеместное распространение. В 1944 г. наиболее неблагополучной по брюшному тифу оказалась область Тис сайту ль. Из всего числа заболеваний брюшным тифом, зарегистрированных в Венгрии с января по сентябрь 1944 г., на эту область приходился 21,0%,. На втором месте по распространенности заболевания находилась Транснльвания, где за указанный выше период возникло 18,7%, всех заболеваний брюшным тифом. 17,46% заболеваний наблюдались в районе Дунантуль. Значительная вспышка дизентерии наблюдалась среди населения и вражеского гарнизона Будапешта в период ликвидации в нем большой группировки войск противника, окруженной советскими войсками. После разгрома войск противника, окруженных в районе Будапешта, и уничтожения больших сил противника в районе озера Балатон, наши войска, устремившиеся на запад и северо-запад, перешли границу Венгрии, вошли на территорию Австрии и 6/ІѴ 1945 г. завязали бои за Вену. Через 6 дней Вена пала. Среди населения северо-западной части Венгрии и той части Австрии, где развертывались действия наших войск, санитарно-эпидемиологической разведкой было установлено значительное неблагополучие по эпидемическим заболеваниям. В период венской операции было выявлено среди населения: больных сыпным тифом — 271, возвратным тифом — 2, а также значительное количество больных скарлатиной, дифтерией и сибирской язвой. В г. Самбателе было выявлено 230 больных сыпным тифом, в Винер-Нейштадте (Австрия) — 131, в Менда-Зало — 41. Кроме того, в поселке близ Винер-Нейштадт был обнаружен лагерь военнопленных, среди которых имелось много больных сыпным и брюшным тифом и дизентерией. Таково было эпидемическое состояние южных участков территории обширного фронта, на котором происходили грандиозные по своим масштабам наступательные операции наших войск трех фронтов. Из приведенного выше краткого эпидемиологического очерка следует, что на территории Румынии наибольшую угрозу для наших войск составляли сыпной тиф и малярия. Впоследствии выяснилось также, что на территории Румынии и в меньшей степени других балканских стран был широко распространен также возвратный тиф. Это заболевание в огромном проценте случаев ошибочно диагносцировалось местными врачами как малярия и специальному учету не подвергалось. В Болгарии наибольшую угрозу представляла малярия, в Венгрии и Австрии — брюшной и сыпной тиф и малярия. При вступлении наших войск на территорию западных стран выяснилось также, что в ряде районов Румынии, Венгрии, а также Польши и Германии среди животных довольно часто встречались заболевания бешенством Это вызвало необходимость организации в составе фронтовых санитарно-эпидемиологических лабораторий пастеровских прививочных пунктов. Антирабическая вакцина для этих пунктов по мере необходимости доставлялась на самолетах из Москвы. Пункты были укомплектованы медицинским персоналом, прошедшим специальную краткую подготовку, и располагали небольшими общежитиями для прививаемых. Нашло ли какое-либо отражение описанное эпидемическое состояние балканских стран на эпидемиологическом благополучии наших войск? Несмотря на то. что боевые действия наших войск происходили на территориях, в значительной мере неблагополучных по паразитарным тифам, опыт противоэпидемической работы помог медицинской службе Советской Армии успешно организовать профилактику этих заболеваний. Хотя общее количество заболеваний сыпным тифом в войсках было весьма ? незначительно, однако наибольшее их число наблюдалось в войсках : первого фронта. Заболевания сыпным тифом распределялись между фронтами, действовавшими на указанных выше территориях следующим ; образом (табл. 17).
Если сравнить обстановку по сыпному тифу на каждом из участков, где действовали эти фронты, то следует признать, что эта обстановка для всех трех фронтов была примерно одинаковой. Тем не менее по заболеваемости выделился первый фронт. Поэтому мы склонны причины этой повышенной заболеваемости в войсках первого фронта в значительной степени отнести за счет качества противоэпидемической работы в войсках этого фронта. Следует также принять во внимание то, что методы защиты войск от паразитарных тифов с переходом границы в значительной мере изменились. Если на собственной территории основным методом защиты войск от инфекций было выявление очагов заболеваний среди окружающего войска населения и ликвидация их средствами войск, то с переходом границы этот основной принцип противоэпидемической работы в его второй части (ликвидация очагов средствами войск) не везде и не всегда мог быть использован. Принять на себя целиком ликвидацию всех очагов войска естественно, не могли, тем более что продвижение шло исключительно быстрыми темпами, а местная администрация и местное здравоохранение плохо выполняли эту работу даже в обнаруженных и указанных им очагах инфекций. Это объяснялось также тем, что буржуазное здравоохранение по своей природе и организации было весьма далеко от возможности осуществления принципов коллективной противоэпидемической защиты населения и не обладало в этом деле абсолютно никакими навыками и опытом. Происходило это и потому, что в ряде случаев местная администрация и здравоохранение проводили скрытую политику саботажа оздоровительных мероприятий, предпринимаемых органами военно-медицинской службы Советской Армии. В более благоприятных условиях находились наши войска в период их действий в Болгарии, а также в той части Чехословакии, которая временно входила в состав Венгрии (Закарпатская Украина). В этих районах оздоровительные мероприятия военно-медицинской службы нашей армии встречали большее сочувствие, а в районах Закарпатской Украины войска сами ликвидировали очаги заболеваний так же, как это делалось ими в период боев на нашей территории, освобожденной от оккупантов. При вступлении в районы Закарпатской Украины советские войска обнаружили здесь весьма серьезные очаги сыпного и брюшного тифа. Медицинская помощь населению была организована исключительно плохо, о чем можно судить хотя бы по числу больных, лечившихся в больничных учреждениях. Например, госпитализированные больные сыпным тифом за период 1941 — 1944 гг. составили всего лишь 30,5% от числа всех больных. Проведению этой работы нашими войсками благоприятствовало также в значительной мере позиционное положение этого фронта. Для анализа причин заболеваемости сыпным тифом в войсках имеют значение также данные об источниках заражения. Так, оказывается, что до 47,0% заболеваний сыпным тифом и до 90,0% заболеваний возвратным тифом происходило в период продвижения пополнений, идущих из глубокого тыла, по территории Румынии и Венгрии. В 32,0% случаев заражения сыпным тифом происходили вследствие контакта военнослужащих с неликвидированными очагами заболеваний среди местного населения. 5,0% заболевало при конвоировании пленных. На заражения, происходившие внутри частей, вследствие несвоевременного выявления и изоляции больных приходилось несколько более 10,0%. В остальных 6,0% случаев источники заболеваний остались неустановленными. Эти данные свидетельствуют прежде всего о неудовлетворительных условиях противоэпидемической работы среди населения, о чем сказано выше. Они также демонстрируют недостатки противоэпидемической работы на путях движения пополнений по неблагополучной в эпидемическом отношении территории Румынии и Венгрии. В связи с этим большое внимание было уделено противоэпидемическому обеспечению эшелонов с пополнениями. На железных и грунтовых дорогах Румынии и Венгрии была организована большая сеть наших санитарно-карантинных пунктов с мощными санпропускниками, было организовано обязательное сопровождение эшелонов медицинским составом и в эшелонах была повышена санитарная дисциплина. С введением этой системы работы заболевания среди состава прибывающих пополнений были быстро ликвидированы. Учитывая в целом весьма малое количество заболеваний паразитарными тифами в войсках, действовавших в Румынии, Болгарии, Венгрии и Австрии, мы можем с полным основанием заключить, что паразитарные тифы не сыграли сколько-нибудь заметной роли в структуре инфекционной заболеваемости в войсках в этот период войны. Этому способствовал ряд мер, предпринятых для профилактики паразитарных тифов. Среди них следует указать: непрерывную санитарно-эпидемиологическую разведку всех новых территорий, занимавшихся войсками; выявление эпидемических очагов и ликвидацию их силами местной администрации или силами военно-медицинской службы; изоляцию войск от эпидемических очагов там, где это было возможно; хорошо организованное банное и прачечное обслуживание войск с помощью банно-прачечных поездов и отрядов; широко практиковавшееся пропитывание белья, выдаваемого солдатам и офицерам, антипаразитарными веществами (мыло «К», «СК») и, наконец, широко проведенные профилактические прививки против сыпного тифа. Большое значение имел также строгий санитарный контроль, организованный военно-медицинской службой на всех коммуникациях, связывавших действовавшие за границей войска с советской землей. В тот период, пока происходили форсированные боевые операции с быстрым продвижением войск, военно-медицинская служба, естественно, не имела достаточных возможностей для того, чтобы охватить быстрой санитарно-эпидемиологической разведкой все обширные территории, занимающиеся наступающими войсками. Разведка работала в это время главным образом лишь по линиям основных коммуникаций войск. Поэтому вполне естественно, что большая часть эпидемических очагов брюшного тифа (и других заболеваний), лежащих вне сферы деятельности разведки, оставалась неизвестной военно-медицинской службе. В то же время не изученные разведкой районы становились местами продовольственных и фуражных заготовок для войск и местами дислокации многих тыловых подразделений и учреждений. Этим и объясняется тот факт, что подавляющее число заболеваний наблюдалось в этих тыловых частях и учреждениях. В отдельные периоды на их личный состав приходилось до 70,0% всех заболеваний, зарегистрированных в действующих войсках. В целом следует заключить, что заболеваемость брюшным тифом также не играла большой роли в общей структуре заболеваемости инфекционными болезнями ввиду незначительности числа заболеваний, отсутствия крупных очагов и групповых вспышек брюшного тифа в действовавших войсках. Этому в большой степени содействовали те широкие общеоздоровительные мероприятия, которые настойчиво проводились в местах дислокации войск, и поголовная иммунизация войск против брюшного тифа и паратифа, систематически проводившаяся в течение всей войны. Заболевания дизентерией в войсках в период их действий в Румынии, Болгарии, Венгрии и Австрии по существу не имели значения для войск. Следует отметить, что к концу войны заболеваемость дизентерией в действующих войсках достигла минимального уровня. На рассматриваемом отрезке времени это общее снижение продолжалось, хотя в войсках южной группы фронта число заболеваний несколько повысилось. Среди причин систематического снижения заболеваемости дизентерией следует отметить принятую в войсках Советской Армии систему оздоровительных и профилактических мероприятий: учет больных хронической дизентерией как основного источника инфекции и настойчивое лечение их, учет всех переболевших острой дизентерией и длительное наблюдение за ними; раннюю изоляцию всех подозрительных по заболеванию дизентерией; методы контроля за выздоровлением (копроскопия, ректороманоскопия, бактериологические исследования); широкое применение сульфаниламидных препаратов для лечения больных дизентерией; широкое применение поливалентного дизентерийного бактериофага для профилактики заболеваний у лиц, находившихся в соприкосновении с больными дизентерией, и для лечения; систематическую ежегодную иммунизацию войск против дизентерии. Малярия могла представлять для войск южной группы весьма серьезную опасность, так как на территории Румынии, Болгарии и Венгрии имелся ряд очагов этого заболевания. Однако эта опасность миновала наши войска. Первой и главной причиной этого было то, что боевые операции на территории Балканских стран развертывались в период, неблагоприятный для распространения малярии, в период наименьшей активности переносчика малярии — комара. Как известно, решительными боями в районе Молдавии и северо- восточной Румынии в августе 1944 г. началось генеральное и победоносное наступление наших войск на этом участке огромного фронта. Оно по существу не прекращалось до полной победы над врагом, до окончания войны в мае 1945 г. Второе, что имело не менее существенное значение, — с окончанием войны войска, находившиеся на территории Балканских стран, по существу перешли на мирный образ жизни с расквартированием в городских условиях. Это позволило своевременно, в спокойных условиях и при прекратившейся текучести личного состава частей провести учет всех потенциальных носителей малярийной инфекции, провести противорецидивное лечение, организовать химиопрофилактику новых заболеваний и многое сделать для уничтожения переносчика в местах его выплода. Все это привело к тому, что заболевания малярией не получили распространения в войсках в период их операций на Балканах. Таким образом, период наиболее напряженных боевых операций на Балканах прошел в обстановке, благополучной по малярии. Мероприятия, проведенные с целью профилактики малярии в наших войсках, располагавшихся в Балканских странах, перед началом сезонного повышения заболеваний малярией в 1945 г. дали хорошие результаты. Тем не менее в 1945 г. в этих войсках, сведенных в Южную и Центральную группу, отмечалось некоторое повышение заболеваемости свежей малярией, а также случаев рецидивов. За весь 1945 г. заболевания свежей малярией в Южной группе войск составили 22,2%, а в Центральной — 9,8% от числа всех заболеваний, наблюдавшихся в войсках Советской Армии. Число случаев рецидивов малярии за 1945 г. в Южной группе составило 11,1%, а в Центральной — 4,9% всех рецидивов малярии, зарегистрированных в войсках Советской Армии. Этот факт повышения числа заболеваний в войсках, несмотря на проведенные очень большие профилактические мероприятия, указывает на чрезвычайную зависимость эпидемического состояния войск в отношении малярии от заболеваемости окружающего населения. Приходится сделать совершенно неизбежный вывод, что даже весьма широкие мероприятия, направленные для профилактики малярии в войсках, располагающихся в неблагополучной по этой инфекции местности, не могут дать полного успеха, если одновременно эти же профилактические мероприятия не проводятся среди окружающего населения. Второе, что необходимо особо отметить, — это исключительно удачный с точки зрения профилактики малярии выбор времени для развертывания больших боевых операций войск в местности, очень неблагополучной по этой инфекции, в период наименее благоприятный для ее распространения. Германия Ко времени вступления наших войск эпидемическое состояние Германии было весьма серьезно. Дезорганизация хозяйства, массовые разрушения городов, недостаток продовольствия, а главное, чрезвычайная по j своим масштабам и стихийная миграция огромных масс населения привели к резкому упадку санитарного благополучия. Из инфекционных заболеваний в годы войны наибольшее эпидемическое распространение в Германии имел брюшной тиф и паратиф А и В, а так-же дизентерия. Исключительно высок был уровень так называемых детских инфекций — скарлатины и дифтерии. Среди больных дифтерией было весьма большое количество взрослых. В ряде мест брюшной тиф издавна считался «эндемичной» инфекцией и не исчезал никогда. Такие давно существовавшие очаги брюшного тифа имелись в Потсдаме, Котбусе и др. По официальным данным Центрального статистического управления Германии, заболеваемость эпидемическими инфекционными болезнями в Германии за период с 1937 по 1944 г. включительно выражалась следующими показателями на 100 000 населения (табл. 18).
В этой официальной статистике, однако, отсутствуют данные о ряде инфекций, имеющих важное значение. Так, например, по английским данным, в Германии, начиная с 1940 г., резко возросло количество заболеваний сыпным тифом. В 1940 г. было 556 случаев этого заболевания, в 1941 г.— 1969, в 1942 г. — 2043 и только за первые семь недель 1943 г. — 800 случаев заболеваний. Летальность сыпного тифа достигала 16,5%. Весьма значительным было также число заболеваний эпидемическим цереброспинальным менингитом. В 1939 г. было зарегистрировано 5120 случаев заболеваний, в 1940 г.— 7 211, в 1941 г., по неполным данным,— 4767 и в 1942 г., также по неполным данным,— 2 754; за 1943 и 1944 гг. сведений не имеется. Резко возросло количество заболеваний туберкулезом легких и дыхательных путей. Уже в 1942 г. было зарегистрировано 126 965 случаев, в то время как в 1939 г. их было всего 69 482. Число случаев смерти от этих форм туберкулеза в 1942 г. составило 63 999 против 31114 в 1939 г. Обращает внимание также весьма высокая летальность при таких заболеваниях, как, например, дизентерия. В 1942 г. этот показатель равен 12,4, в 1943 г.— 10,9, в 1944 г.— 12,2. Вернее всего столь высокий показатель летальности может быть объяснен неполной госпитализацией и неполным выявлением больных дизентерией. Учету подвергались, по-видимому, лишь наиболее тяжелые больные, помещенные на излечение в больничные учреждения. Весьма высок также показатель летальности сибирской язвы: в 1940 г. он был равен 16,3, в 1943 г. — 18 и в 1944 г. — 23,4. К моменту вступления наших войск на территорию Германии распространение инфекционных заболеваний достигло здесь весьма широких размеров. Так, начиная с июля 1945 г., когда удалось организовать учет заболеваний, и до конца года только на территории Мекленбургской, Бранденбургской провинций, Федеральных земель Саксонии, Тюрингии и провинции Саксония-Ангальт было учтено заболеваний: брюшным тифом — 103641, сыпным тифом — 614, дизентерией — 16847, дифтерией — 62770, скарлатиной — 9985. Наибольшее число заболеваний брюшным тифом отмечалось в Мекленбургской провинции (42230), несколько меньшее (26508) — в Бранденбургской, т. е. в тех провинциях, где более всего концентрировались беженцы из других районов бывшей Германии. Для ликвидации заболеваний, особенно брюшным тифом, явно угрожавшим благополучию наших войск, командованием и военно-медицинской службой Советской Армии был предпринят ряд решительных мероприятий. Была проведена мобилизация немецких врачей, которые направлялись из крупных городов в пункты и районы, наиболее пораженные заболеваниями. Они были обязаны организовать выявление больных, их изоляцию и лечение. К выявлению больных были привлечены также силы немецкой полиции. В наиболее пораженных заболеваниями провинциях и округах были созданы чрезвычайные противоэпидемические комиссии из состава представителей командования войск Советской Армии и военно-медицинской службы. В наиболее крупных городах были организованы санитарно-эпидемиологические станции, обслуживающие свой округ. В Саксонских провинциях был учрежден институт (впервые в Германии) советников при округах по санитарно-эпидемиологическим вопросам. На должности советников были назначены наиболее квалифицированные немецкие врачи. Многократно созывались совещания руководящих работников вновь организованного немецкого здравоохранения для инструктажа о методах противоэпидемической работы. При Центральном немецком управлении здравоохранения был организован санитарно-эпидемиологический отдел и разработана система сигнализации об инфекционных заболеваниях. Была развернута сеть лечебных учреждений — больниц, изоляторов, количество инфекционных коек в которых к 1 января 1946 г. достигло 67728. В городах Дессау, Дрездене было восстановлено производство бактериологических препаратов для немецкого населения. В первую очередь было организовано производство тривакцины против брюшного тифа и паратифов. В районах, охваченных эпидемией брюшного тифа, проведены массовые прививки. К концу 1945 г прививкам было подвергнуто около 8 000 000 человек. Одновременно проводились прививки детям против дифтерии и скарлатины. Все эти мероприятия дали свой положительный эффект: заболевания быстро пошли на убыль; одновременно была устранена и эпидемическая угроза брюшного тифа войскам Советской Армии, Влияние описанной тяжелой эпидемической обстановки на состояние войск, действовавших на территории Германии, выразилось некоторым повышением числа заболеваний брюшным тифом. Однако это повышение было незначительно. Если абсолютное число заболеваний брюшным тифом в наших войсках, впоследствии действовавших в Германии, в январе 1945 г. принять за 100, то число заболеваний в феврале выразится цифрой 91, в марте — 110, в апреле — 128. Прививки против брюшного тифа, произведенные всему личному составу своевременно, с учетом эпидемической обстановки, хорошо организованная санитарно-эпидемиологическая разведка, выявление и изоляция больных, а главное, энергичная работа по ликвидации заболеваний среди населения Германии позволили защитить наши войска от эпидемического распространения брюшного тифа. Лишь позже, после окончания войны, число заболеваний брюшным тифом, зарегистрированных в войсках первого и третьего фронта, несколько увеличилось. При анализе причин этого подъема заболеваний в войсках, уже закончивших войну, приходится учитывать, что весьма значительную долю среди них составляли лица призывного возраста, освобожденные из фашистского плена или от рабского труда в Германии. Эти люди тотчас после освобождения призывались в войска и многие из них, особенно пришедшие из лагерей военнопленных и из массы населения (с сельскохозяйственных работ), оказались или больными, или же в состоянии инкубации брюшнотифозного заболевания. Среди зарегистрированных больных военнослужащих они составили не менее 35,0 — 40,0%. Большую роль в возникновении заболеваний имело также неблагополучие с водоснабжением некоторых частей, располагавшихся в городах с разрушенным или сильно поврежденным коммунальным хозяйством, что привело к ряду заболеваний. Например, в одной из частей, расположенных в г. Ютербог, произошло групповое заболевание брюшным тифом 28 человек на протяжении короткого срока. Первое заболевание возникло 3/ѴІІІ, последнее — 21/VIII. От больных было выделено 4 культуры возбудителя паратифа В и одна культура возбудителя брюшного тифа. Причиной заболевания оказалось загрязнение воды в питьевом водопроводе, происходившее вследствие подсоса загрязненных почвенных вод через щель, образовавшуюся в водопроводном коллекторе при оседании почвы, вызванном ранее происходившей бомбежкой. Имел значение и контакт военнослужащих с населением, что особенно часто происходило при выполнении солдатами и офицерами заданий за пределами расположения своих частей. Брюшной тиф составил, таким образом, основную угрозу эпидемиологическому благополучию наших войск в период их действий на территории Германии. Другие заболевания практически не имели значения. Заболевания дизентерией продолжали снижаться и к концу 1945 г. исчислялись единицами (табл. 19).
Заболевания сыпным тифом также были единичными и общее число их в 1945 г. было минимальным. Этим мы заканчиваем общий обзор эпидемического состояния советских войск в период их действий за пределами нашей родины. В заключение следует сказать, что советская система общественного здравоохранения, получившая свое специфическое преломление в области военного здравоохранения, полностью себя оправдала в тяжелых испытаниях Великой Отечественной войны. Полностью оправдали себя и те принципы советской медицины, которые были заложены в основу системы противоэпидемической защиты многомиллионного населения и армии Советского Союза. Они позволили нам впервые в истории победоносно провести и закончить эту войну без эпидемий инфекционных заболеваний как в тылу, так и на фронте. | |
|
| |
| Просмотров: 904 | | |